Что такое эзофагит: признаки и опасность осложнений

После заболеваний опорно-двигательного аппарата, патологии желудочно-кишечного тракта встречаются чаще всего. По статистике каждый второй житель планеты страдает проблемами с ЖКТ.
В структуре всех заболеваний пальму первенства держат проблемы с желудком и пищеводом. Одна из наиболее частых патологий носит название "эзофагит".
Эзофагит представляет собой дегенеративное поражение слизистой пищевода воспалительного характера. Это отнюдь не безобидная патология, а опасное заболевание, существенно снижающее качество жизни и повышающее риск развития рака пищевода.
Чтобы не стать жертвой этого тихого вредителя, необходимо вооружиться знаниями.
Каковы причины эзофагита
Существует несколько наиболее частых причин, обуславливающих развитие эзофагита. Среди них:
• Рефлюкс (желудочно-пищеводный). Представляет собой частое явление, с которым встречался каждый. Суть этого явления заключается в забрасывании содержимого желудка в пищевод. Источники проблемы могут быть самыми разными, чаще всего — переедание. Желудок чрезмерно растягивается, сфинктер, закрывающий доступ к пищеводу, расслабляется, и желудочный сок с частичками полупереваренной пищи забрасываются обратно в пищевод, вызывая изжогу и дискомфорт.
• Наследственный фактор. Его нельзя списывать со счетов. Само по себе заболевание не передается, однако наследуются особенности строения ЖКТ, поэтому у одних людей рефлюкс встречается чаще, чем у других. Доказано, если отец или мать страдают эзофагитом, с вероятностью в 15% тем же заболеванием будет страдать потомок, если болели бабушка или дедушка, вероятность ниже, всего 8%.
• Инфекционные поражения желудка и пищевода. Речь может идти не только о вирусах, но и грибках, бактериях и т.д. Наиболее часто инфицирование встречается у лиц, употребляющих иммунодепрессанты, у пациентов, страдающих СПИДом и пр.
• Химические ожоги пищевода. Встречаются крайне редко. Обычно речь идет о попытках суицида.
• Физические (механические) травмы пищевода. Случаются при попытке проглотить слишком большой кусок пищи либо при введении зонда (ФГДС).
• Нарушения со стороны печени, желчного пузыря. В этом случае эзофагит обусловлен нарушениями пищеварения.
• Специфические синдромы (ахалазия, грыжи и др.). Провоцируют воспаление пищевода.
Причин эзофагита существует много. Разобраться самостоятельно, а уж тем более вылечиться, практически невозможно. Требуется консультация врача.
Первые симптомы эзофагита
Эзофагит часто характеризуется специфическими симптомами, однако отличить это заболевание от патологий желудка не всегда просто. Для этого требуется прибегнуть к инструментальным методам обследования. Среди признаков эзофагита:
• Проблемы с глотанием. Пациент, страдающий эзофагитом, испытывает трудности при проглатывании пищи и слюны. Это обусловлено нарушением функции мышц пищевода.
• Ощущение кома в горле, чувство тяжести по всему пути от пищевода к желудку. Одни из первых симптомов эзофагита.
• Изжога, особенно в ночное время суток.
• Кисловатый привкус во рту (симптом неспецифичен, может встречаться, в том числе, при гастритах и язвах желудка).
• Забрасывание частиц пищи и желудочной кислоты в верхние отделы пищевода. Это крайне опасный симптом. Если желудочно-пищеводный рефлюкс проявится ночью, велик риск захлебывания кислотным содержимым.
• Болевой синдром. Боль может локализоваться как в желудке или пищеводе, так и в горле, где берет начало сам пищевод.
• Изъязвление слизистых оболочек полости рта.
• Нарушения пищеварения, тошнота, рвота.
• Боль в области груди. Ошибочно может быть принята за сердечную боль. Дискомфорт отдает в спину, горло. В данном случае говорить приходится о проблемах с пищеводом.
• Отрыжка.
• Кислый запах изо рта.
Признаки эзофагита достаточно специфичны, чтобы надежно диагностировать заболевание, однако не всегда все так просто: проявления болезни, их интенсивность и характер разнятся от пациента к пациенту.
Диагностика эзофагита
Диагностика эзофагита начинается с выбора специалиста. Проблемами с желудочно-кишечным трактом занимаются врачи-гастроэнтерологи. Однако в первую очередь рекомендуется заглянуть к терапевту. Он проведет первичную диагностику и выдаст направление на консультацию к профильному доктору.
На первичной консультации гастроэнтеролог задает вопросы, касаемо состояния пациента. Зафиксировав все жалобы, врач составляет первичную картину патологии и выставляет приблизительный диагноз. Чтобы подтвердить или опровергнуть гипотезу доктора, назначается ряд инструментальных способов диагностики.
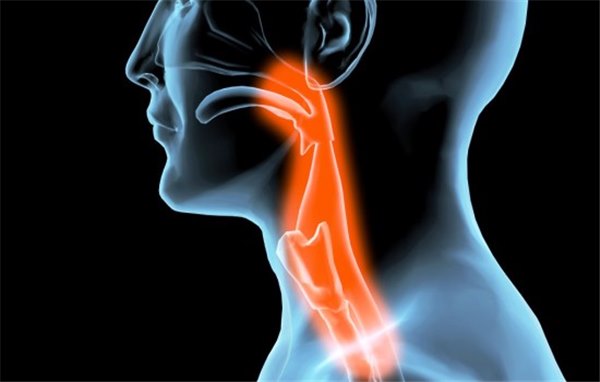
Главный способ надежно выявить эзофагит — это гастроскопия (хорошо известная как ФГДС). ФГДС позволяет врачу визуализировать стенки пищевода и желудка. Однако не всегда и не всем можно проводить эту процедуру. Несмотря на высокую информативность, существует масса противопоказаний. В этом случае назначается контрастная рентгенография с приемом бария.
Больших проблем диагностика не представляет, достаточно всего одного-двух исследований.
Лечение эзофагита
Лечение эзофагита представляет некоторые сложности. Важно выявить источник проблемы, но не всегда просто это сделать. Курация патологии, преимущественно, медикаментозная. Только в самых тяжелых, запущенных случаях рекомендуется оперативное вмешательство. Обычно достаточно приема следующих препаратов:
• Лекарств, подавляющих выработку желудочного сока (Рутацид, Гастал, Альмагель и др.). Важно иметь в виду, пациентам, страдающим гастритом с пониженной кислотностью, такое лечение категорически не подходит.
• Противовоспалительных препаратов. Назначаются с осторожностью, поскольку сами по себе противовоспалительные обладают раздражающим эффектом.
• Антибактериальных препаратов. Назначаются в тех случаях, когда источник проблемы заключается в инфекционном поражении. Также возможно назначение противогрибковых препаратов. Все зависит от типа инфицирующего агента.
• Анальгетиков. Помогают устранить болевые ощущения.
Механические травмы пищевода после ФГДС требуют временного приема препаратов, блокирующих выработку желудочного сока.
В целом, лечение эзофагита подбирается исходя из особенностей течения процесса.
Особенности рациона при эзофагите
Большую роль в лечении играет правильное питание. Важно соблюдать диету. Какие продукты не рекомендуются?
• Жирные блюда.
• Жареная пища.
• Острое.
• Соленое.
• Кофе.
• Кислые продукты (цитрусы и т.д.).
В эти основные категории входят жирные сорта мяса, фаст-фуд, соления, копчености и др.
Рекомендуется употреблять как можно больше:
• Овощей, фруктов, желательно приготовленных на пару или посредством запекания. Почему именно так? Потому что грубые волокна сырых овощей и фруктов будут раздражать и без того страдающий пищевод.
• Каш. Предпочтение рекомендуется отдать манной, овсяной, пшенной и рисовой кашам. Они содержат большое количество клейковины, которая обволакивает слизистые пищевода и желудка, благотворно влияя на пищеварение.
• Кисломолочных продуктов.
Все блюда рекомендуется употреблять в мягком, а то и протертом виде. Так не будет травмироваться пищевод, к тому же такой способ потребления пищи облегчает ее переваривание.
Профилактика эзофагита
Профилактика эзофагита направлена на "досрочное" устранение неблагоприятных факторов, вызывающих эзофагит. Рекомендуется:
• Принимать пищу маленькими порциями и часто, чтобы не перегружать желудочно-кишечный тракт.
• Соблюдать диету.
• Не переедать. Это прямой путь к развитию эзофагита.
Кроме того:
• Необходимо вовремя лечить все воспалительные заболевания и санировать инфекционные очаги.
• Нужно внимательно следить за собственным самочувствием. При первых же подозрениях на наличие патологии следует обращаться к доктору (гастроэнтерологу).
Эзофагит — распространенное заболевание. В той или иной мере каждый хотя бы раз страдал от него. Но если болезнь протекает тяжело, сопровождается постоянными симптомами, без медицинской помощи не обойтись.
К счастью, современная медицина позволяет со стопроцентной точностью обнаружить как саму болезнь, так и источники ее развития, и вовремя начать эффективное лечение.
Смотрите также